Maladie de Verneuil -(hidradénite, hidrosadénite suppurative)

La maladie de Verneuil, également appelée l’hidradénite ou l’hidrosadénite suppurative, est une maladie inflammatoire chronique de la peau, localisée aux zones riches en glandes apocrines sécrétrices de sueur. Encore peu connue et peu étudiée, cette maladie toucherait entre 3 et 4 % de la population française. Les traitements de la maladie sont limités et la chirurgie est souvent le seul recours efficace face à cette maladie, parfois très invalidante pour les patients.
Qu’est-ce que la maladie de Verneuil ?
La maladie de Verneuil, également appelée l’hidradénite ou l’hidrosadénite suppurée, est une maladie inflammatoire chronique et suppurative de la peau, décrite pour la première fois en 1854 par un chirurgien qui lui a donné son nom. Elle reste encore peu connue et peu étudiée aujourd’hui. Elle toucherait entre 3 et 4 % de la population française et environ 1 % de la population mondiale. La différence s’expliquerait par une moindre incidence chez les personnes d’origine asiatique.
Certaines études suggèrent que la maladie serait plus fréquente dans certaines catégories de population :
- Les femmes, même si cette différence liée au sexe est sujette à débat ;
- Les sujets en surpoids ou obèses ;
- Les sujets fumeurs (le tabac étant considéré comme un facteur favorisant).
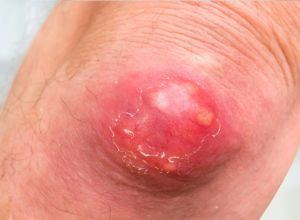
La maladie se caractérise par l’apparition à partir de la puberté de suppurations au niveau des zones cutanées où les glandes apocrines (sécrétrices de sueur) sont nombreuses, en particulier :
- Les aisselles ;
- La région ano-périnéale ;
- Les plis de l’aine ;
- Les mamelons chez les femmes ;
- Plus rarement dans le cou ou à l’arrière des oreilles.
D’où vient la maladie de Verneuil ? Les causes
Les causes exactes de la maladie de Verneuil restent à élucider. L’idée reçue selon laquelle les suppurations résulteraient d’un défaut d’hygiène reste tenace encore aujourd’hui, alors qu’il est démontré que la maladie n’est ni liée à un défaut d’hygiène, ni contagieuse. Si l’occlusion du follicule pilo-sébacé entraîne une infection bactérienne puis une inflammation chronique et des lésions suppuratives, l’origine ne serait pas infectieuse initialement.
La piste d’une réponse immunitaire excessive est explorée par les chercheurs, de même que la piste de la composante génétique. La transmission héréditaire de la maladie se ferait selon un mode autosomique dominant avec une pénétrance variable (tous les membres de la famille ne sont pas nécessairement touchés), même si les gènes en cause ne sont pas encore identifiés. La maladie semble multifactorielle avec une prédisposition génétique et d’autres facteurs pourraient intervenir, notamment des facteurs environnementaux. Des facteurs hormonaux sont notamment suspectés, puisque la maladie n’apparait qu’après la puberté.
Quels sont les signes de la maladie de Verneuil ? Les symptômes
La maladie de Verneuil se manifeste par l’apparition sous la peau – dans les zones précédemment évoquées – de nodules qui deviennent douloureux, et d’abcès (accumulation de pus dans une cavité). Ces lésions sont souvent confondues avec un kyste ou un furoncle, ce qui a pour conséquence de retarder le diagnostic. Les symptômes peuvent apparaître sur l’ensemble des zones riches en glandes apocrines ou uniquement dans certaines de ces zones. Généralement, les lésions sont plus fréquentes au niveau des aisselles chez les femmes, tandis qu’elles sont plus facilement localisées au niveau ano-périnéal chez les hommes.
La maladie évolue par poussées successives. Au fur et à mesure de son évolution, des écoulements de pus peuvent se produire et des fistules peuvent se former. Les fistules sont des conduits à partir desquels le pus s’écoule. Ces fistules peuvent apparaître au niveau rectal, osseux ou urétral. La cicatrisation est régulièrement hypertrophique, avec la formation de cicatrices en relief.
La sévérité et l’évolution des symptômes de la maladie de Verneuil sont imprévisibles et varient parfois de manière importante d’un patient à un autre. La majorité des patients présentent une forme légère ou modérée. En revanche, certains patients développent une forme sévère, invalidante, qui impacte fortement leur qualité de vie. Les spécialistes distinguent 3 stades de la maladie :
- Stade 1 : présence d’un ou plusieurs nodules et abcès ;
- Stade 2 : abcès récurrents avec fistules et cicatrisation hypertrophique ;
- Stade 3 : localisation diffuse des lésions avec fistules qui communiquent entre elles et des abcès.
Comment reconnaître une maladie de Verneuil ? Le diagnostic
Dans les stades avancés, les lésions cutanées suppuratives de la maladie de Verneuil permettent d’établir facilement un diagnostic clinique. En revanche, le diagnostic dans les premiers stades peut être plus complexe, avec un risque de confusion avec différentes infections cutanées. La maladie de Verneuil est ainsi associée à des retards de diagnostic parfois importants.
Il est important de consulter le médecin pour lui signaler toute lésion cutanée anormale. La nature et la localisation des lésions et l’évolution de la maladie par poussées sont des critères déterminants pour poser le diagnostic. Le diagnostic reste dans tous les cas clinique. Aucun examen complémentaire (analyses microbiologiques du pus, prélèvements cutanés) ne permet de diagnostiquer la maladie de Verneuil.
Quels sont les traitements de la maladie de Verneuil ?
Le traitement médical des lésions de la maladie de Verneuil reste encore limité aujourd’hui, puisque ses causes exactes ne sont pas précisément connues. En parallèle des soins locaux des lésions (antiseptiques, antibiotiques locaux), différents traitements médicamenteux peuvent être utilisés :
- Des antibiotiques par voie orale sur plusieurs mois ;
- Des anti-androgènes, uniquement chez les femmes et avec des résultats souvent peu concluants ;
- Des traitements immunosuppresseurs, comme l’adalimumab.
Lorsque les lésions sont suppuratives et évoluées, un drainage peut être nécessaire mais n’est généralement pas suffisant. Un recours à la chirurgie est proposé aux patients atteints de formes sévères et/ou évoluées de la maladie, avec différentes techniques chirurgicales selon les cas. Le risque de récidive dans une autre région du corps persiste néanmoins.
– SNFCP. La maladie de Verneuil. Novembre 2003. www.snfcp.org. Consulté le 08 janvier 2025.
– Institut Pasteur. Maladie de Verneuil. . www.pasteur.fr. Consulté le 08 janvier 2025.
Cet article vous a-t-il été utile ?